[ad_1]
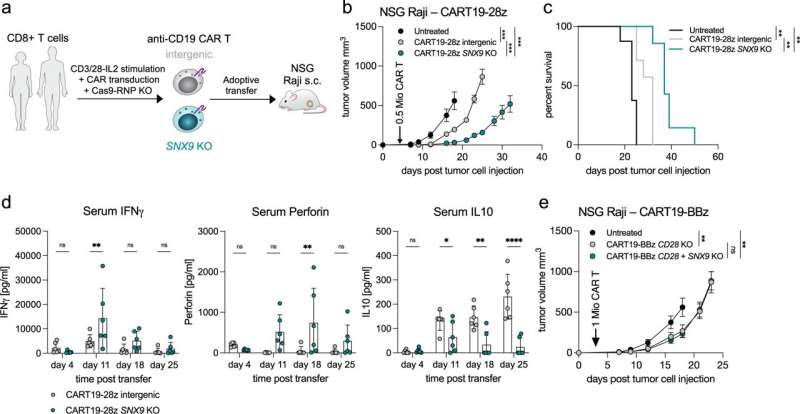
حذف SNX9 کارایی ضد تومور سلول های CAR T را بهبود می بخشد. یک نمایش شماتیک از آزمایشات انتقال سلول T CAR. سلولهای CD8 T انسان اهداکننده سالم در شرایط خارج از بدن تحریک میشوند و با ساختار ضد انسان CD19(FMC63vH)-CD28-CD3zeta-T2A-copGFP CAR تبدیل میشوند و با کمپلکسهای Cas9-crRNA-tracrRNA برای تولید سلولهای SNX9 KO و کنترلهای بین ژنی، الکتروپوره میشوند. . سپس این سلول ها به موش های NSG با تومورهای زیر جلدی راجی (CD19+) منتقل می شوند. b حجم تومور بر حسب میلی متر3 از موشهای NSG که 3 روز پس از تزریق تومور راجی با انتقال داخل وریدی سلولهای CAR T ضد CD19-28z CD8 انسانی با یا بدون SNX9 KO (میانگین و SEM) درمان شدند. آمارها آنالیز واریانس دو طرفه و به دنبال آن تصحیح بونفرونی هستند. n = 8 حیوان برای درمان نشده از n = 2 آزمایش. n = 7 موش برای موش های تحت درمان با CART از n = 1 آزمایش. آزمایش با نتایج مشابه با اعداد CART بالاتر تکرار شد. بقای موش های NSG در 5b تا نقطه پایان انسانی 1500 میلی متر3 اندازه تومور آمارها، آزمونهای log-rank Mantel-Cox و به دنبال آن تصحیح Bonferroni هستند. (b و c): n = 8 برای درمان نشده، n = 7 برای شرایط بین ژنی و SNX9 KO CAR T. d سیتوکین های انسانی توسط Legendplex (Biolegend) در سرم موش های NSG حامل راجی که با سلول های CAR T ضد CD19-28z با و بدون SNX9 KO تیمار شده بودند اندازه گیری شد. آمارها ANOVA دو طرفه با تصحیح Holm-Sidak جفت شده است. n = 6 موش در هر شرط. میانگین و SD نشان داده شده است. e حجم تومور بر حسب میلی متر3 (میانگین و SEM) موشهای NSG که 3 روز پس از تزریق تومور راجی با انتقال داخل وریدی سلولهای CD8+ CD28 KO انسان ضد CD19-BBz CAR T با یا بدون SNX9 KO تحت درمان قرار گرفتند. n = 6 برای intergenic و SNX9 KO، n = 8 برای درمان نشده. آمارها آنالیز واریانس دو طرفه و به دنبال آن تصحیح بونفرونی هستند. * p Nature Communications (2023). DOI: 10.1038/s41467-022-35583-w
یک نبرد سخت مستلزم استقامت است. این همچنین در مورد گلبولهای سفید خون صادق است، زیرا آنها با سرطان مقابله میکنند – یا به طور خاص برای لنفوسیتهای T یا سلولهای T، گروهی از گلبولهای سفید خون که در مبارزه سیستم ایمنی با سلولهای سرطانی نقش دارند. با این حال، سلول های T ممکن است در طول این مبارزه خسته شوند.
محققان بخش زیست پزشکی در دانشگاه بازل و بیمارستان دانشگاه بازل اخیرا ژنی را شناسایی کرده اند که به نظر می رسد در این فرسودگی نقش داشته باشد. یافته های پروژه تحقیقاتی آنها در مجله منتشر شد ارتباطات طبیعت.
خستگی لنفوسیت T حدود 20 سال است که یک مشکل شناخته شده است. پس از قرار گرفتن در معرض مزمن با سلولهای تومور، سلولهای T وارد حالت فرسودگی میشوند و کارایی کمتری دارند: در حالی که سلولهای تومور متخاصم را شناسایی میکنند، مواد کمتری برای از بین بردن آنها تولید میکنند. علاوه بر این، آنها دیگر نمی توانند به سلول های T حافظه تبدیل شوند، که در حمایت از پاسخ ایمنی مهم هستند.
بنابراین این فرسودگی بر اثربخشی ایمونوتراپیها نیز تأثیر میگذارد که مبتنی بر تحریک دفاع ایمنی بدن در برابر سلولهای سرطانی است. آلفرد زیپلیوس، یکی از نویسندگان این مطالعه توضیح می دهد: «این در مورد سلول درمانی برای مقابله با سرطان نیز صدق می کند: حتی اگر سلول های T «جدید» به بیماران تزریق شود، خستگی همچنان یک مشکل باقی می ماند.
تنظیم دقیق
بنابراین گروه تحقیقاتی سعی کردند مکانیسمهایی را که منجر به فرسودگی سلولهای T میشوند، درک کنند. آنها مدلی را بر اساس سلول های تومور انسانی ایجاد کردند و لنفوسیت های خسته را تولید کردند، مشابه آنچه در تومورهای بیماران یافت می شود.
سپس این تیم با استفاده از روش CRISPR/Cas9، ژن های مختلفی را با غیرفعال کردن آنها به صورت جداگانه بررسی کردند. این به آنها امکان داد تا ژنی را شناسایی کنند که فرسودگی سلول های T را تنظیم می کند. سلولهای T زمانی که این ژن موسوم به SNX9 غیرفعال میشود، حتی زمانی که در مجاورت یک تومور برای مدت طولانیتری قرار دارند، فعال باقی میمانند.
“به نظر می رسد ژن SNX9 پاسخ ایمنی کوتاه مدت را افزایش می دهد، که می تواند در شرایطی که هر ساعت برای مقابله با یک بیماری مهم است، مهم باشد. اما در مورد آزمایش ما، سرکوب ژن SNX9 تنظیم دقیق تری از فعالیت سلول های ایمنی را امکان پذیر کرد. مارسل ترفنی، نویسنده ارشد این مطالعه توضیح میدهد که با کاهش سیگنالهای تحریک بیش از حد، فعالیت سلولهای T در مدت طولانیتری حفظ میشود.
این مطالعه همچنین نشان داد که سلولهای T به جای اینکه پس از انجام کار خود بمیرند، بیشتر به سلولهای T حافظه تبدیل میشوند. آلفرد زیپلیوس میگوید: «کشف نقش این ژن رویکردهای جدیدی را برای ایمنیدرمانیهای کارآمدتر باز میکند.
این یافتهها امیدوارکننده هستند، زیرا فقدان اهدافی برای جلوگیری از فرسودگی سلولهای T وجود دارد و بیشتر آزمایشها برای مشخص کردن چنین اهدافی در سلولهای موش انجام شده است. با این حال، کاربرد درمانی این رویکرد جدید اکنون باید از نظر بالینی مورد آزمایش قرار گیرد تا مشخص شود که آیا فقدان این ژن میتواند عوارض جانبی ایجاد کند یا خیر.
اطلاعات بیشتر:
مارسل پی ترفنی و همکاران، حذف SNX9 فرسودگی سلول های CD8 T را برای ایمونوتراپی موثر سرطان سلولی کاهش می دهد. ارتباطات طبیعت (2023). DOI: 10.1038/s41467-022-35583-w
ارائه شده توسط بنیاد ملی علوم سوئیس
نقل قول: شناسایی ژنی که سلولهای T را به سمت فرسودگی سوق میدهد، ممکن است منجر به ایمونوتراپیهای مؤثرتر شود (2023، 2 فوریه) بازیابی شده در 2 فوریه 2023 از https://medicalxpress.com/news/2023-02-identification-gene-cells-exhaustion-effective .html
این برگه یا سند یا نوشته تحت پوشش قانون کپی رایت است. به غیر از هرگونه معامله منصفانه به منظور مطالعه یا تحقیق خصوصی، هیچ بخشی بدون اجازه کتبی قابل تکثیر نیست. محتوای مذکور فقط به هدف اطلاع رسانی ایجاد شده است.
[ad_2]